15.04.2023
Chronische Sprunggelenksinstabilität
Bandverletzungen des oberen Sprunggelenks gehören zu den häufigsten Verletzungen des Bewegungsapparats und führen in ca. 40 % der Fälle zu einer chronischen Sprunggelenksinstabilität, die sowohl sportliche als auch berufliche Einschränkungen nach sich ziehen kann.
Modell Sprunggelenk von aussen
Man unterscheidet zwischen einer aussenseitigen (lateralen) und innenseitigen (medialen) Sprunggelenksinstabilität, wobei die Kombination beider als Rotationsinstabilität des oberen Sprunggelenks definiert ist. In 85% der Fälle handelt es sich um Verletzungen des äusseren Bandkomplexes. Dagegen sind isolierte Innenband (Deltakomplex)-Verletzungen mit medialer Instabilität eher selten, sollten aber bei Vorliegen dieser Verletzung konsequent behandelt werden.
Eine weitere Problematik nach Umknickereignissen (Distorsionen) betrifft das untere Sprunggelenk und die sog. Chopard-Reihe (Rückfuss-Fusswurzel-Reihe). Diese Verletzungen werden häufig primär verpasst und führen meistens zu sekundären chronischen Beschwerden, wie Belastungsschmerzen und Schwellung.
Diagnose/Ursachen
Die meisten Sprunggelenksverletzungen werden häufig als Bagatelltrauma angesehen und v.a. Begleitverletzungen (Bandverletzungen) übersehen. Wenn diese unerkannt bleiben, entstehen in etwa 1/3 der Fälle anhaltende Beschwerden mit verbleibender Instabilität, Belastungsschmerzen und Bewegungseinschränkungen.
In über 70 % der Fälle treten Überlastungssymptome der aktiven Stabilisatoren (z.B. Peronealsehnen, Strecksehnen, Achillessehne etc.) auf.
Zu den häufigsten Begleitverletzungen und Folgeerscheinungen der Sprunggelenksinstabilität zählen vor allem das Weichteilimpingement (Einklemmung des Gelenkbinnenraumes) durch narbige Bandreste und eine posttraumatisch hypertrophe Synovia (Gelenkschleimhaut) die den Gelenkraum einengen, sowie Knorpelschäden am Sprungbein (Talus).
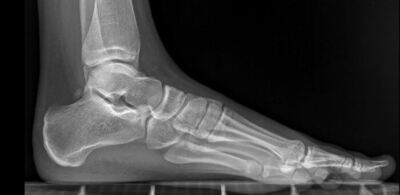
belastetes Röntgenbild des Fusses
Neben einem akuten Trauma gibt es sog. prädisponierende Faktoren, die eine Instabilität des Sprunggelenks begünstigen und als funktionelle Instabilität bezeichnet werden. Hierzu zählen:
• Varusfehlstellung des Rückfußes (O-Form)
• Pes planovalgus (Knick-Senkfuß)
• Hyperlaxer Bandapparat (Schlottergelenke)
Wenn eine zielführende Diagnostik nicht gleich zu Anfang erfolgt, bleiben die Akutschäden unerkannt. Kommt es in Folge der chronischen Sprunggelenksinstabilität zu einer Überlastung des Rück- und Mittelfusses, stellen sich die Patient:innen typischerweise mit Belastungsschmerzen, Gangunsicherheit auf unwegsamen Gelände oder Schwellungen nach Belastung vor. Bei der klinischen Untersuchung findet man in der Regel eine druckschmerzhafte Wadenbeinspitze im Ansatzbereich der Außenbänder. Bei einer zusätzlichen medialen Problematik stellt sich das Deltaband ebenfalls als druckschmerzempfindlich dar. Liegt eine Rotationsinstabilität bei medialer und lateraler Bandschwäche vor, so kann der Ansatz der Achillessehne, die als Sekundärstabilisator dient, ebenfalls druckschmerzhaft sein. Des Weiteren lässt sich klinisch eine Instabilität des Sprunggelenks bei Nachweis einer lateralen Aufklappbarkeit und/oder ein Talusvorschub feststellen. Um weitere Ursachen der Sprunggelenksinstabilität auszuschließen, werden zudem die Rückfußachse betrachtet, die Funktion der Peronealsehnen geprüft und der gesamte Fuß auf Fehlstellungen untersucht.
Neben den o. g. Symptomen steht insbesondere die vorzeitige Entwicklung einer posttraumatischen Arthrose (Unfallbedingter Knorpelschwund) des oberen Sprunggelenks im Mittelpunkt. Die Arthroserate bei chronischer Sprunggelenksinstabilität liegt zwischen 13 und 16 %. Knorpelverletzungen des Sprungbeins (Talus) werden bei lateraler Instabilität mit 66 % und medialer Instabilität mit bis zu 98 % angegeben.
Zur bildgebenden Diagnostik einer chronischen Instabilität wird eine Röntgenaufnahme des belasteten Fußes und Sprunggelenkes angefertigt. Nach primärer Diagnostik (klinische Untersuchung) wird häufig mit spezifischer Fragestellung eine Kernspintomografie (MRT) oder eine Ultraschalluntersuchung veranlasst. Mit diesen verfahren können Weichteilverletzungen genau dargestellt werden. Auch unfallbedingte Knorpelverletzungen können v.a. im MRT besser beurteilt werden. Dies ist nicht nur von klinischem Interesse, sondern kann auch versicherungstechnische Folgen haben
Sprunggelnksorthese
Therapie - Konservativ
Eine Instabilität des Bandapparates sollte in der Akutphase Ruhiggestellt werden. Je nach Schweregrad der Verletzung wird das obere Sprunggelenk in einem Brace/Schiene für 6-8 Wochen (Zeit der Bandheilung) von aussen stabilisiert. Je nach Verletzungsmuster ist auch ein «Walker» - also ein Immobilisations-Stiefel, sowie die Verwendung von Gehstöcken notwendig. Wichtig ist, dass in der Anfangsphase konsequent gehandelt wird. Jedes Band des menschlichen Körpers hat eine Heilungszeit von 8-12 Wochen! Ein vorzeitiger Behandlungsabbruch kann zur o.g. chronischen Instabilität führen.
Der muskuläre Aufbau sollte erst nach Einheilung der passiven Stabilisatoren durchgeführt werden. Bis dahin gilt es in der Akutphase das Gelenk belastungsfrei und assistiert zu mobilisieren, um ein Einsteifen zu verhindern.
Die Anschlussbehandlung umfasst v.a. die Verbesserung der Propriozeption (neuromuskuläre Fähigkeiten) und den Kraftaufbau der Gelenkumfassenden Muskulatur, inkl. Sprung- und Stop–and-go Training ab der 6-8. Woche nach Unfall.
Bei der chronischen Instabilität wird der Bandapparat inkl. der gelenkumfassenden Sehnen reflexartig durch den Patienten:in geschont, was zu einem Rückgang der propriozeptiven Fähigkeiten führt. Um Letztere zu aktivieren, erfolgt eine Therapie mit Wackelbrettern, Therapiekreiseln sowie die Kräftigung der peronealen Muskulatur.
Führt die konservative Therapie nach einer Behandlungsdauer von ca. 3 Monaten zu keiner Beschwerdelinderung und unzureichender Stabilisierung des Sprunggelenks, sollte die operative Stabilisierung diskutiert werden.
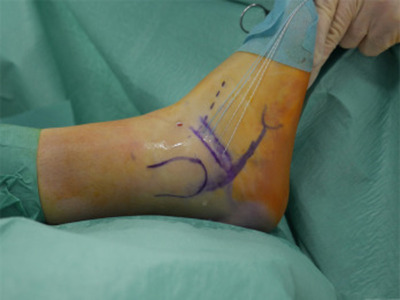
Sprunggelenksstabilisierung
Therapie - Operativ
Bei frustranem konservativen Therapieversuch und persistierenden Belastungsschmerzen ist die Indikation zur operativen Therapie gegeben. Mittels offener/anatomischer OP-Technik wird der Aussenbandapparat einzeln rekonstruiert, wobei hierfür bei uns zumeist Polycarbonat-Bänder verwendet werden. Das Sprunggelenk wird zudem mittels einer gedoppelten Faszie stabilisiert. Der Innenbandkomplex wird in einer ähnlichen Technik stabilisiert (Anker/PC-Tapes), insofern dies notwendig ist.
Bevor eine Bandstabilisation durchgeführt wird, sollten Begleitverletzungen ausgeschlossen werden. Des Weiteren ist auch die Beurteilung der Rückfußachse wichtig, da diese einen grossen Einfluss auf das postoperative Ergebnis haben kann.
Häufig wird die Bandrekonstruktion durch eine Gelenkspiegelung (Arthroskopie) erweitert, um intraartikuläre Begleitverletzungen zu erkennen und in gleicher Sitzung zu behandeln.
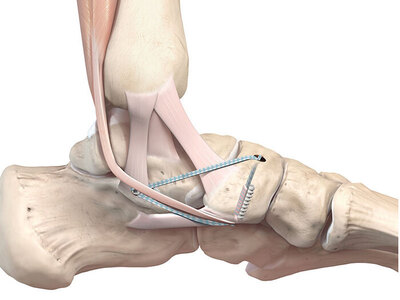
Sprunggelenksstabilisierung mit Kunstband
Nachbehandlung
Die Nachbehandlung richtet sich im Wesentlichen nach der durchgeführten Prozedur. Meistens erfolgt eine Ruhigstellung im Walker für ca. 6 Wochen unter anfänglicher Teilbelastung an Gehstöcken. Möglichst früh beginnen wir mit der Gelenksmobilisation in unserer Physiotherapie. Der «Return-to-Sport» hängt von vielen Faktoren und nicht zuletzt von der Sportart ab. Man sollte im Amateursport von ca. 3-4 Monaten ausgehen. Ausschlaggebend ist neben einer konsequenten Ruhigstellung zu Beginn, die aktive Phase nach Einheilung der operierten Bänder/Sehnen, welche die aktive Mitarbeit des Patienten:in voraussetzt.
Gerne beraten wir Sie hierzu in unserer Fuss- und Sprunggelenks-Sprechstunde.
© Dirk Lehnen





